「大腸がんの原因ってなんだろう」
「大腸がんの原因を予防することはできるのだろうか」
大腸がんの原因について知りたい、というご質問は実際に大腸の検査をする際に患者様からよくいただきます。
その原因としては食事やライフスタイルの西洋化などが大きな原因となっていますが、その他にも様々な原因があります。基本的に大腸がんの原因には、『環境要因』と『遺伝的な要因』があります。要因を知ることで、大腸がんに対する予防に取り組むことが可能となるかと思います。
大腸がんは日本人の生涯において男性では10人中1人、女性では12人中1人が罹ると言われているがん疾患です。非常にありふれたご病気の一つとなってきています。女性の大腸がん死亡率は、がん死亡率の中で1位となっており早急に対策が望まれます。
本記事を読んでいただき、大腸がんの原因を知っていただき、日々の生活においてぜひ大腸がん予防に取り組んでいただけますと幸いです。
1章、大腸がんの原因について
大腸がんの原因は、主に下記の2つが大きな要因となっています
・遺伝的要因
それではこの2つについて解説していきたいと思います。
1-1、大腸がんの環境要因とは
大腸がんは、遺伝子異常による影響と環境要因による影響が複雑に絡み合い発症すると考えられています。
大腸がんの環境要因としては、以下のようなものが挙げられます。
・運動・仕事などのライフワーク
・タバコやお酒などの嗜好品
・肥満や糖尿病
・何らかの病気や感染症
これらの環境要因による影響を受けて遺伝子による異常が起こり“がん化”が促進されます。
1-2、大腸がんの遺伝的要因とは
家族(両親・兄弟・子供)に大腸がんと診断された方がいる場合には、大腸がんのリスクが2~4倍高くなると言われています。親族に大腸がんと診断された方が複数いる場合には、さらに大腸がんのリスクが高くなるようです。
大腸ポリープの場合も親族に診断された方がいる場合は、大腸がんのリスクはやや高くなると考えられています。家族間で大腸がんがクラスター発生する場合には、遺伝的な要因ばかりではなく環境要因も影響してくることもあります。
遺伝で大腸がんが生じる代表的なご病気としては、以下の2つのご病気があります。
・家族性大腸腺腫(FAP; Familial adenomatous polyposis)
2つのご病気に関して解説していきたいと思います。
1-3、リンチ症候群
大腸がんの約5%が遺伝子異常によるものと説明しましたが、その多くはリンチ症候群(Lynch syndrome)と言われるご病気です。リンチ症候群では、高い確率で大腸がんが発生すると言われています。
リンチ症候群は、生殖細胞系列変異を原因とする常染色体遺伝性疾患と言われています。少し難しいですが、親から子へ50%の確率で遺伝する病気と考えてください。リンチ症候群では、若年者でも大腸がんが発生し多発します。
また、70歳までに男性では45%、女性では54%大腸がんが発生すると言われています。リンチ症候群では、大腸がん以外のがんも発生します。大腸がん以外のがんは、子宮内膜(数十%)、卵巣(約10%)、泌尿器(10%以下)、胃(約10%)などに発生すると言われています。
リンチ症候群による大腸がんが発見された場合には、通常の大腸がんと同様に内視鏡治療や外科手術が選択されます。また、大腸がんの治療の前には必ず婦人科・泌尿器・消化器の術前のスクリーニングが必須となります。
リンチ症候群では、大腸がんのリスクは生涯続くため定期的な内視鏡検査を行う必要があります。内視鏡検査の際に大腸ポリープが発見されたら予防的に切除をしていく必要があります。また、胃がんのリスクも高いことから上部消化管内視鏡検査(胃カメラ)も定期的に必要となります。
*リンチ症候群の血縁者の方もリスクが高いと考えられていますので、消化管(胃カメラ・大腸カメラ)や婦人科・泌尿器の検査を血縁者の方も受けることをお勧めします。
1-4、家族性大腸腺腫症(FAP; Familial adenomatous polyposis)
リンチ症候群の次に多いと言われている遺伝的異常の大腸がんは、家族性大腸腺腫症による大腸がんです。家族性大腸腺腫症による大腸がんは、大腸がんの1%以下と言われています。家族性大腸腺腫症は、おおよそ1万人に1人程度の確率で発生すると言われています。家族性大腸腺腫症では、10~12歳で数百個以上の大腸ポリープ(大腸腺腫)が発生します。40歳までには、確実に大腸がんになると言われていますので、家族性大腸腺腫症と診断された場合には注意が必要です。
家族性大腸腺腫症では、APC遺伝子という遺伝子に異常がでるご病気です。家族性大腸腺腫症は、常染色体遺製疾患と言われるもので、親から子に50%の確率で遺伝すると言われています。家族性大腸腺腫症のほとんどは、遺伝によるものと考えられていますが、一部では自然発生するとも言われています。
家族性大腸腺腫症には、以下のように3つのタイプに分かれています。
・非密生型FAP
・Attenuated FAP
一つ一つ解説していきたいと思います。
密生型FAP
密生型FAPでは、大腸の正常の粘膜が観察できないほどに大腸ポリープが発生するご病気です。大腸がんの発生する年齢は一番早くなります。密生型では、大腸ポリープが1,000個以上できると報告されています。
非密生型FAP
非密生型FAPでは、大腸ポリープは100個以上認めますが、大腸の正常粘膜は観察できます。非密生型では、大腸ポリープが100~1,000個程度と考えられています。
Attenuated FAP
Attenuatedとは、日本語で弱毒や減衰という意味です。Attenuated FAPとは、文字通り減衰した家族性大腸腺腫症という意味になります。大腸ポリープの数が上記の密生型FAPや非密生型FAPと比べ少ないご病気となります。Attenuated FAPでは、大腸ポリープは10~99個程度と報告されています。Attenuated FAPでは、ご家族に家族性大腸腺腫症の方がいたりAPC遺伝子に異常が発見されることがあります。
家族性大腸腺腫症では、そのまま放置しておくと100%癌化すると言われているため、必ず治療が必要となります。治療は、予防的大腸切除となります。
Attenuated FAPでは、密生型FAP・非密生型FAPと比べて大腸がんのリスクはやや低いと考えられているため内視鏡治療で経過を見ていくという選択肢もあります。
治療は、20歳代までには受けることが望ましいと考えられています。予防的大腸切除後に、大腸粘膜を一部残した場合には、残存した大腸粘膜から大腸がんが発生すると言われているため、必ず定期的に検査(大腸カメラ)を行う必要があります。
また、家族性大腸腺腫症では下記のようなご病気が伴うことが指摘されています。
・十二指腸腺腫
・十二指腸乳頭部腺腫
・小腸腺腫
・デスモイド腫瘍
・甲状腺がん
・副腎腫瘍
・脳腫瘍など
このうち消化管にできる腺腫(胃・十二指腸・十二指腸乳頭部・小腸)に関しては癌化すると報告されているため定期的な検査が必要となります。
2章、環境因子について詳しく知ることは大腸がんの予防に役立つ
もともと大腸がんは、欧米諸国に多いご病気でしたが、近年は生活様式や食事の西洋化に伴いアジアやアフリカでも増えてきています。日本でも非常にありふれたご病気の1つとなっています。とくに日本国内では、東京や大阪などの都市部に多い傾向にあるといわれています(医療機関の充実により発見される率が高いことが影響している可能性があります)。
大腸がんは、環境による影響が受けやすいご病気と考えられています。というのも、一昔前の日本人が米国に移住した際に大腸がんの発生率が急増したという報告があり、食事や生活様式に影響を受けたのがその理由だと考えられているからです。
大腸がんに影響を及ぼすものとしては以下のようなものが挙げられます。
・運動
・飲酒
・喫煙
・カルシウムやビタミンD
・肉類(赤肉、加工肉)
・肥満
・糖尿病
・炎症性腸疾患
・高身長など
以上のようなものが関係してくると言われています。それぞれの要因によって大腸がんのリスクを高めるものリスクを下げて予防的になるものがあります。
以下に表でまとめましたので確認してください。
| 大腸がんのリスク増加 | 大腸がんのリスク低下 | |
|---|---|---|
| 確実 | 飲酒、喫煙、加工肉、肥満、高身長 | 運動 |
| ほぼ確実 | 赤肉 | 全粒穀物、食物繊維、乳製品、カルシウム |
| 可能性あり | 魚、ビタミンD、ビタミンC |
2-1、大腸がんに関係する食品
大腸がんのリスクが上昇する食べ物としては、以下のようなものが挙げられます。
肉類(赤肉・加工肉)
赤肉や加工肉の摂取は、大腸がんのリスクが上昇すると言われています。大腸がんのリスク上昇と肉類の関係は明らかにはなってはいませんが、肉に含まれる成分自体や火や熱で調理した際に発生する発がん物質による影響と考えられています。
一方、大腸がんのリスクを下げる可能性のある食べ物に関してはどうでしょうか?
食物繊維
食物繊維は、昔より大腸がんのリスクを下げるのではないかと言われてきていますが、はっきりとした結論はでていません。しかしながら、食物繊維を摂取することで腸管内の便の移動は早くなると考えられています。腸管内での便の移動が速くなることで発がん物質の腸管内での暴露時間が少なると考えられます。発がん物質の暴露時間が少なることで、大腸がんのリスクが少なくなると考えられています。
その他の食べ物
大腸がんのリスクを下げる食べ物としては、全粒穀物・乳製品・魚・ビタミンCを含む食べ物などが考えられます。日常の食べ物は、大腸がんのリスクに直結すると考えられています。あとで解説しますが、肥満や過栄養などは大腸がんのリスクになると考えられており、食事だけではなくその影響による肥満・糖尿病などが大腸がんのリスクになるとも考えられます。
野菜・フルーツなども大腸がんの予防になるのではないかと考えられています。
*大腸がんと食べ物との関係については、「大腸がんの初期症状とは?漠然とした不安をなくすために専門医が解説」でも詳しく解説していますのでぜひ参考にしてください!
2-2、飲酒と喫煙は大腸がんのリスクを高める
飲酒と喫煙は大腸がんのリスクを高めると言われています。それぞれについて解説していきたいと思います。
飲酒
アルコールの人体への影響は人種差があると言われています。日本人などのアジア人の場合は、欧米人よりもアルコールの影響が出やすいと言われており、大腸がんのリスクが上昇しやすいと考えられています。
欧米では、一日の飲酒量が12.5g以下(1日1杯程度の飲酒量)の方は大腸がんのリスクとは無関係と報告されています。一日の飲酒量が45g以上となると、大腸がんのリスクが高くなると報告されています。
日本人男性において、大腸がんの約4分の1の方の飲酒量は一日23g以上であったと報告されており、飲酒が大腸がんの一因であったと考えられています。アルコールを控えることで大腸がんの予防になるのではないかと考えられています。
喫煙
喫煙は、様々な研究で大腸がんのリスクを20~40%上昇されると報告されています。喫煙は、結腸がんよりも直腸がんに強く関係していると報告されています。
2-3、糖尿病と肥満は大腸がんのリスクを上昇させる
糖尿病と肥満は大腸がんのリスクを上昇させると報告されています。
糖尿病
糖尿病の指標であるヘモグロビンA1c(HbA1c)の値と大腸がんのリスクが連動していることが報告されています。
ヨーロッパからの報告では、HbA1cの値が10%上昇する毎に大腸がんのリスクが10%増加することが発見されました。日本からのJPHC研究からの報告でもHbA1cの値が6.5% 以上の場合では、そのリスクが5.9以下と比べ高くなっていたことが報告されています。
また、HbA1cの値が6.0~6.4%のいわゆる境界型と言われる前糖尿病の状態の方もHbA1cの値が6.5以上の型と同様に大腸がんのリスクが高かったと報告されています。糖尿病の可能性があると言われている方(境界型糖尿病)も注意が必要です!
肥満
糖尿病だけではなく肥満の方も注意が必要と言われています。肥満の方は、糖尿病自体のリスクもあり、なおかつ運動不足などのライフワークに関しても注意が必要と考えられています。
BMI(Body Mass Index)が高い、つまり肥満度が高いほど大腸がんのリスクが高くなると言われています。BMIの値と大腸がんの部位により大腸がんのリスク上昇が異なると言われています。
大腸がんのリスクが高まるBMI値と部位との関係
| 近位結腸 | 遠位結腸 | 直腸 | |
|---|---|---|---|
| BMI | 25以上 | 27以上 | 30以上 |
大腸がんは、上の表のように近位結腸(盲腸・上行結腸)であるほどBMIの影響を受けやすいとされています。近位結腸は、BMIが25以上で大腸がんのリスクが高まりますが、遠位結腸(横行結腸~S状結腸)や直腸では27以上・30以上とより肥満の状態になると影響が出てくると報告されています。
肥満男性は、通常の体重の男性と比べて結腸がんのリスクが50%・直腸がんのリスクが20%増加すると言われています。肥満女性の場合は、結腸がんのリスクが20%・直腸がんのリスクが10%増加すると言われています。大腸がんのリスクは、女性よりも男性の方が肥満による影響を受けやすいようです。
2-4、運動不足は大腸がんのリスク増加
運動不足や身体活動が普段から少なくカウチポテト(テレビを見ながらポテトチップスを食べるような習慣・現代ではネットフリックスでしょうか)をしているような方は、大腸がんのリスクが25~50%増加すると考えられています。
運動不足や身体活動の少ない方が予防的に運動を始めることで、大腸がんのリスクを減らすことが出来るのではないかと言われています。このような方が少なくとも週に合計150分程度の有酸素運動を行うことが推奨されています。
*有酸素運動とは、ウォーキング、軽いジョギング、水泳、サイクリングなどのことを言います。
大腸がんのリスクを下げるためには、ぜひ定期的な運動をしていただきたいと思います。
2-5、身長が高い人も要注意!
身長が高い人も大腸がんのリスクが高いと言われています。これは成長期の高栄養が原因となっているのではないかと考えられています。男性も女性も同様に高身長ほどリスクが高くなると言われています。
高身長の人は、低身長の人よりも21%大腸がんのリスクが高いと報告されています。大腸ポリープも同様に高身長の方が発生しやすいと報告されています。
高身長の方は、定期的な大腸カメラをしていただくことをお勧めします。目安として平均身長より6.5cm高い方(あくまで目安です!)
2-6、カルシウムやビタミンD不足は大腸がんの原因となり得る
乳製品やサプリメントでカルシウムを定期的に摂取している人は、大腸がんや大腸ポリープのリスクが低いと言われています。過剰なカルシウムの摂取は意味がないようですが、適切な量を摂取することで大腸がんの予防につながる可能性があると言われています。
血中ビタミンDの値が高い人は、大腸がんのリスクが低いのではないかと考えられています。ただし未だに確定的ではありませんので、今後の検討の結果が待たれるところです。
2-7、潰瘍性大腸炎は大腸がんのリスクが高い
炎症性腸疾患(inflammatory bowel disease)である潰瘍性大腸炎は、大腸がんのリスクが高いと言われています。潰瘍性大腸炎では、慢性的な粘膜の炎症が大腸がんの発生につながると考えられています。
潰瘍性大腸炎で発生するがんを潰瘍性大腸炎合併大腸がん(Colitis-associated cancer: CAC)と呼びます。潰瘍性大腸炎になると10年で3.3%、20年で12.1%の確率で大腸に腫瘍が発生すると言われています。
潰瘍性大腸炎では、粘膜の炎症を抑える適切な治療と定期的な大腸粘膜の観察(大腸カメラ)が必要となります。
*潰瘍性大腸炎に関しては、「なぜ若い人の血便は潰瘍性大腸炎を疑うべきなのか?」で詳しく解説していますのでぜひ参考にしてください!
近年では、腸内細菌と大腸がんに深い関係があるのではな
3章、腸内細菌が大腸がんの原因?
いかと考えられてきています。とくに腸内細菌叢のバランス失調であるディスバイオーシスによる影響が強いと言われています。ディスバイオーシスが生じると、大腸粘膜に慢性的な炎症が起こります。この慢性的な炎症が大腸がん発生と関係していると考えられています。
3-1、ディスバイオーシスと大腸がんの関係
ディスバイオーシスとは、善玉菌と悪玉菌のバランスが崩れてしまい腸内環境の悪化が起ってしまうことを言います。
ディスバイオーシスは、食生活のいわゆる欧米化(高脂肪食・肉食・野菜やフルーツ不足)で起こります。また、抗生物質の使用やストレス・運動不足などもディスバイオーシスの原因となると言われています。ディスバイオーシスは、人体に様々な影響(炎症・糖尿病・うつ・アレルギー・発がん・動脈硬化など)をもたらすと考えられています。
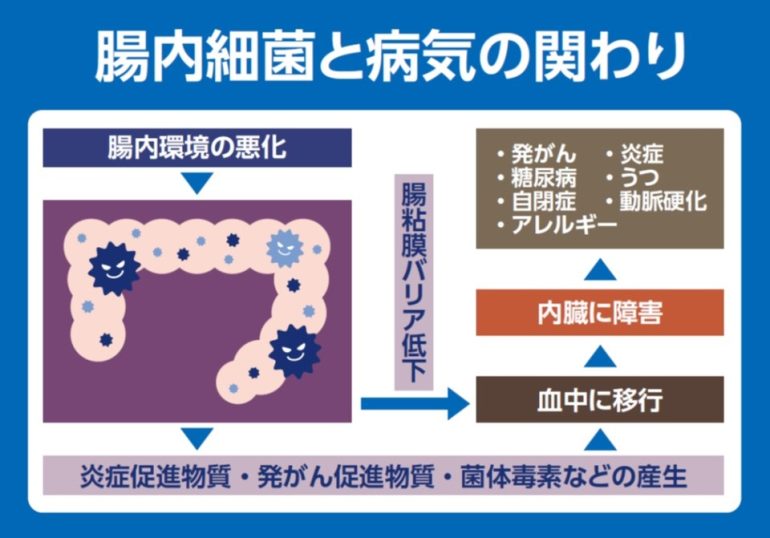
大腸がんを予防するためには、食事内容や習慣を改善し、活発な運動やストレス回避をすることで腸内環境を改善していくことが重要です!
*ディスバイオーシスに関しては、「腸内細菌(善玉菌・悪玉菌)を理解して腸活を!」で詳しく解説していますのでぜひ参考にしてください。
3-2、大腸粘膜の炎症は大腸がんの原因となる
NSAIDs(非ステロイド性抗炎症薬)であるアスピリンなどは、大腸粘膜の炎症を抑えることで大腸がんの予防になるということが言われており研究が行われています。近年での研究でNSAIDsは、大腸がんの発生のリスクを約30%低下させることが出来ると報告されていますが、副作用などもあることから安全に服用できる薬の開発が望まれています。
3-3、F. nucleatum(歯周病)は大腸がんの原因?
歯周病の原因であると言われているF. nucleatum(フソバクテリウム・ヌクレアタム)という細菌が大腸がんの発生や進行に関係しているのではないかと近年報告されています。
大腸がんの患者さんの組織や糞便を調べたところ多くの患者さんからF. nucleatumが検出されたと言われています。F. nucleatumが大腸に感染すると大腸粘膜に炎症が起こると言われています。
脂質などの肉類の摂取を制限している場合には、大腸がんからF. nucleatumが検出されることが低いと報告されています。大腸がん予防のためにも西洋化された食事を見直し、魚や野菜・果物などの摂取を心がけることが大切です。
4章、大腸がんの原因に対する予防法とは
大腸がんの予防とはどのようにしていけばいいのか解説したいと思います。
4-1、大腸がんを未然に防ぐ1次予防
大腸がんの1次予防は、2章および3章で挙げた環境要因に対して、その要因を取り除くことがその予防となります。
つまり以下のようなことが1次予防となります。
・運動療法(有酸素運動)
・飲酒の制限
・禁煙
・糖尿病の治療
・ストレスの回避
・腸内環境の改善
・口腔内環境の改善
など以上のことが1次予防となります。大腸がん発症のリスクを高める環境要因をなるべく取り除いていくことが大切です。
4-2、検査で大腸がんを2次予防
大腸がんの2次予防は、大腸がんを早期に発見して早期に治療を行うことです。2次予防で大腸がんを早期発見することで大腸がんは根治が可能なご病気です。
大腸がんの検査としては以下のようなものが挙げられます。
・免疫学的便潜血検査
・CTコロノグラフィー
・大腸カプセル内視鏡検査
・便DNA解析
・便中microRNA
一つ一つ解説していきたいと思います。
大腸内視鏡検査(大腸カメラ)
大腸カメラは、大腸全体の観察が可能な検査です。大腸カメラは、大腸スコープの進化に伴い早期の大腸がんの発見も可能になってきています。
大腸カメラは、検査の途中で発見した大腸ポリープをその場で切除することが可能です。大腸ポリープを切除することは、大腸がんの予防になるというデータもあるため非常に有効な検査方法と言えます。
*大腸カメラについては、「無痛大腸内視鏡検査について内視鏡専門医が解説」で詳しく解説していますのでぜひ参考にしてください!
2次予防としては、大腸全体を観察して大腸がんの早期発見が可能な大腸カメラを受けていただくことが1番重要なことと考えられています。
免疫学的便潜血検査
便に血液が混じっているかどうかを検査します。大腸からの出血があるかないかが分かるため大腸がんの拾い上げに役立つ検査です。検査は、2日法といって2日間連続で検体を採取して便潜血を判定します。1回でも陽性であれば2次精査である大腸カメラを受けていただくことが必要です。
早期大腸がんの拾い上げには効果が不十分と言われていますので、大腸カメラとの併用を行うことが望ましいと考えられています。
*便潜血検査については、「大腸がん検診では何をするの?費用はいくら?専門医が解説します」で詳しく解説していますのでぜひ参考にしてください!
大腸CT検査(CTコロノグラフィー)
大腸CT検査は、CTで撮影した画像を3D構築をして大腸がんや大腸ポリープの有無を調べる検査です。大腸CT検査では、10mm以上の大腸がんや大腸ポリープの拾い上げに関しては大腸カメラとほぼ同等の成績と言われていますが、小さな病変や平べったい形の病変に関しては成績が落ちるため今後の課題と言われています。
大腸CT検査では、大腸ポリープ切除や組織生検などの処置がその場でできないという大腸カメラとの違いがあります。また検査結果もCTの画像解析をして読影といって画像を読む必要があるため時間がかかり後日の検査結果となってしまいます。大腸カメラではその場で結果の説明を受けることが可能です。
大腸CT検査については、「大腸CT検査とはどのような検査なのか?大腸カメラとの違いは? | 専門医が解説」でも詳しく解説していますので、ぜひご参考にしてください。
大腸カプセル内視鏡検査
大腸カプセル内視鏡は、小型のカプセル(1×3cm)を飲み込んで大腸内の画像検査をするものです。カプセルには、カメラが搭載されており、カプセルが消化管内をゆっくり進むときは1秒間に4枚、早く進むときは1秒間に35枚撮影していきます。
大腸カプセル内視鏡で気を付けなければならないのは、下剤の飲む量です。大腸カメラと同様に大腸カプセル内視鏡では、検査前に下剤を飲まなければなりません。さらにカプセルを肛門から排泄させるために追加で下剤を飲む必要があります。およそ大腸カメラの倍の下剤を飲む必要があると言われています。
大腸カプセル内視鏡の大腸がん発見の成績は、CTコロノグラフィーと同等と言われています。現在日本では、お腹の手術歴があるため大腸カメラでの検査が難しい方に対して保険適応があります。自費診療でも検査が可能ですが、費用は12万前後と高額となっています。
便DNA 解析
便DNA解析は、便中のDNAを解析して大腸がんを診断する検査です。便中のp53、K-RAS、APC、MSIなどを解析して大腸がんを診断します。
米国のExact Sciences Corporationが開発した便DNA解析試薬であるcologuard®が米国内で承認されていますが、日本で導入されるかどうかは未定です。簡便な検査方法ではありますが、費用が高いのも問題となっています。
4-3、大腸ポリープ切除(クリーンコロン)は大腸がんの予防となる
大腸ポリープ(腺腫)を全て切除した状態を「クリーンコロン」と言います。大腸ポリープである腺腫は、前がん病変と言われています。大腸ポリープを全て摘除してクリーンコロンの状態にしていくことで、大腸がんによる死亡率を低下させるという効果があると言われています。
4-4、腸内細菌叢の乱れの改善は大事
3章で解説したように大腸がんの発生には腸内細菌が深くかかわっている可能性があると考えられており、大腸がんの予防という観点では腸内細菌に着目した治療法が重要と考えられています。現在のところ腸内細菌をメインとした治療法は確立されていませんが、ディスバイオーシスを改善するなどの治療法が期待されています。
腸内細菌の乱れ(ディスバイオーシス)を改善することで、個々人にとって適切な腸内環境ができれば大腸粘膜の炎症を抑制することが出来る可能性があります。大腸粘膜の炎症抑制は、大腸がんの発がんを抑制する可能があります。ディスバイオーシスを改善するためにプロバイオティクスの研究が進められています。
プロバイオティクス
プロバイオティクスは、ビフィズス菌や乳酸菌などの乳製品やヨーグルトなどに含まれる微生物を含む食品のことを言います。プロバイオティクスは、ディスバイオーシスを改善して発がんを促進する細菌の増殖を抑制すると言われています。
プロバイオティクスは、腸管内pHを低下させる以下の短鎖脂肪酸を作り出します。
・酢酸
・プロピオン酸
腸管内のpHの低下は、大腸粘膜の炎症を誘発する腸内細菌を減少させるため炎症の抑制をもたらします。プロバイオティクスは、免疫系細胞のNK細胞(ナチュラルキラー細胞)という細胞を活性化させることで抗腫瘍効果を発揮させると言われています。プロバイオティクスを摂取することで大腸がんの予防になる可能性があります。
*腸内細菌に関しては、「腸内細菌(善玉菌・悪玉菌)を理解して腸活を!」で詳しく解説していますのでぜひ参考にしてください。
4-5、エクストラバージンオリーブオイルは大腸がん予防の可能性がある
エクストラバージンオリーブオイル(EVOO; Extra virgin olive oil)は、地中海食の一種で抗酸化作用・抗炎症作用に優れた食べ物と言われています。オリーブオイルには、いくつか種類がありますが、酸化の割合が0.8%以下のものをEVOOといいます。酸化の割合が、0.8~2.0%のものをバージンオリーブオイル(VOO; Virgin olive oil)と呼びます。
ギリシアからの報告では、実際にEVOOを摂取している地中海地方と他のヨーロッパの国を比較したところ大腸がん・乳がん・子宮内膜がん・前立腺がんの発生率が地中海地方では少なかったとされています。ヨーロッパの国において地中海食を中心とした食事に変更したならば、大腸がんの発生率を25%程度下げられる可能性があるのではないかとも言われています。
またEVOOは以下のようなご病気にも有益な効果があるのではないかとも言われています。
・心臓循環器疾患
・消化管疾患
EVOO摂取することで、腸管内ではディスバイオーシスの改善を促すと言われています。ディスバイオーシスが改善することで、大腸粘膜の炎症を抑え大腸がんの発がん予防になると考えられています。
摂取するならば、酸化度であるFree acidity percentageは必ず確認してEVOOを選択するのが良いでしょう!ぜひお試しください。
まとめ
以上大腸がんの原因と予防法について解説をしました。大腸がんの原因・予防に関してまとめると以下のようなポイントが重要です。
・運動は大腸がんの予防になる
・腸内細菌叢の乱れは大腸がんの原因となり得る
・歯周病菌(F. nucleatum)は大腸がんの原因の可能性がある
・大腸ポリープ切除(クリーンコロン)は大腸がんの予防になる
・エクストラバージンオリーブオイルは大腸がんの予防の可能性がある
以上のポイントを理解して、日々の生活において大腸がん予防に取り組んでいただけますと幸いです。
当クリニックでは、大腸がんの2次予防として大腸内視鏡検査を行っています。下記予約ボタンよりWEB予約が可能です。
電話での予約は下記より承っております。
※2022年10月14日に公開した記事ですが、リライト記事に必要な文言等を追記、その他の部分も修正して2023年4月16日に再度公開しました。
・World Cancer Research Fund/American Institute for Cancer Research: The Third Expert Report. Diet, Nutrition, Physical Activity and Cancer: A Global Perspective, American Institute for Cancer Research, Washington, DC, 2018.
・U.S. Department of Health and Human Services: The Health Consequences of Smoking-50 Years of Progress: A Report of the Surgeon General, Atlanta, 2014.
・Patel SG, Ahnen DJ. Familial colon cancer syndromes: an update of a rapidly evolving field. Curr Gastroenterol Rep. 2012; 14: 428-438.
・Butterworth AS, et al. Relative and absolute risk of colorectal cancer for individuals with a family history: a meta-analysis. Eur J Cancer. 2006; 42: 216-227.
・Nojadeh, J.N. et al. Microsatellite instability in colorectal cancer. EXCLI J. 2018; 17: 159-168.
・Rozen P, et al. Familial adenomatous polyposis at the Tel Aviv Medical Center: demographic and clinical features. Fam Cancer. 2001; 1: 75-82.
・El-Shami K, et al. American Cancer Society Colorectal Cancer Survivorship Care Guidelines. CA Cancer J Clin. 2015; 65: 428-455.
・Kushi LH, et al. American Cancer Society Guidelines on nutrition and physical activity for cancer prevention: reducing the risk of cancer with healthy food choices and physical activity. CA Cancer J Clin. 2012; 62: 30-67.
・Schmid D, Leitzmann MF. Television viewing and time spent sedentary in relation to cancer risk: a meta-analysis. J Natl Cancer Inst. 2014; 106.
・Chao A, et al. Amount, type, and timing of recreational physical activity in relation to colon and rectal cancer in older adults: the Cancer Prevention Study II Nutrition Cohort. Cancer Epidemiol Biomarkers Prev. 2004; 13: 2187-2195.
・Ward BW, et al. Early release of selected estimates based on data from the 2015 National Health Interview Survey. National Center for Health Statistics. May, 2016.
・溝上哲也, 他. 生活習慣と大腸がん. 日消誌2020;117:394-401.
・Goto A, et al. High hemoglobin A1c levels within the non-diabetic range are associated with the risk of all cancers. Int J Cancer 2016; 138; 1741-1753.
・Memmola R, et al. Correlation between Olive Oil Intake and Gut Microbiota in Colorectal Cancer Prevention. Nutrients. 2022; 14: 3749.
・Duraiyarasan S, et al. Colon Cancer and Obesity: A Narrative Review. Cureus. 2022; 14: e27589.
・Alegria-Lertxundi I, et al. Role of Dairy Foods, Fish, White Meat, and Eggs in the Prevention of Colorectal Cancer: A Systematic Review of Observational Studies in 2018-2022. Nutrients. 2022; 14: 3430.
・Xing C, et al. Interaction between microbiota and immunity and its implication in colorectal cancer. Front Immunol. 2022; 13: 963819.
・吉原 努, 他. 大腸癌における腸内細菌研究の動向―Fusobacterium nucleatum による大腸癌研究の新しい潮流― 腸内細菌学雑誌. 2021; 35: 1-11.
施設紹介
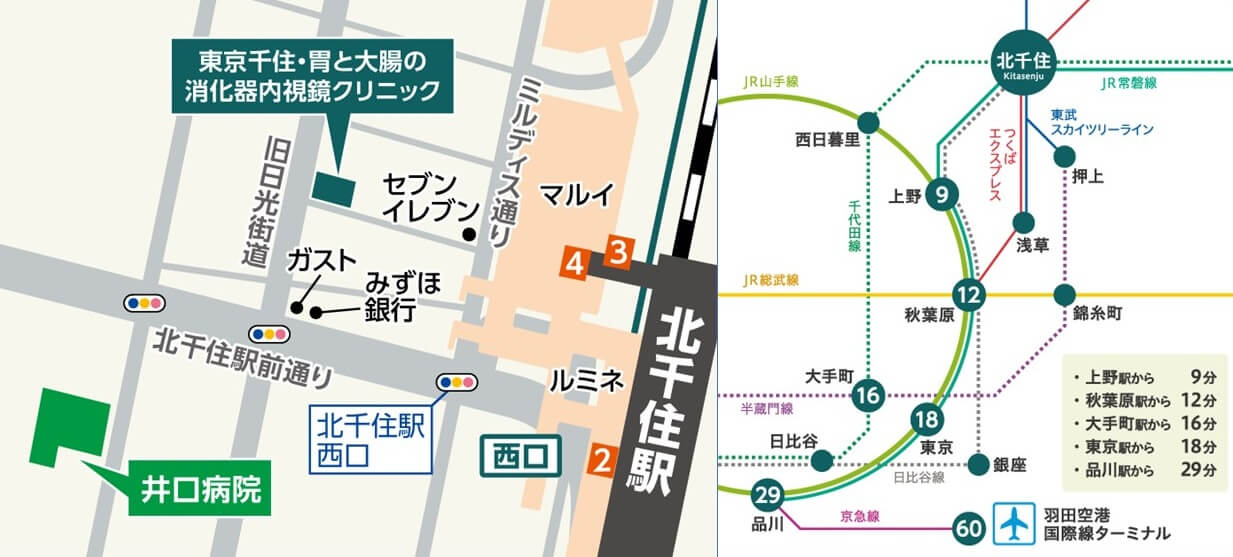
東京千住・胃と大腸の消化器内視鏡クリニック 足立区院 >>
ホームページ https://www.senju-ge.jp/
電話番号 03-3882-7149
住所 東京都足立区千住3-74 第2白亜ビル1階
| 診療時間 | 月 | 火 | 水 | 木 | 金 | 土 | 日 |
|---|---|---|---|---|---|---|---|
| 9:00~12:00 | ● | ● | ● | ● | ● | ● | ● |
| 14:00~17:30 | ● | ● | ● | ● | ● | ● | ※ |
※予約検査のみ
※祝日のみ休診
JR北千住駅西口より徒歩2分、つくばエクスプレス北千住駅より徒歩2分、東京メトロ日比谷線北千住駅より徒歩2分、東京メトロ千代田線北千住駅より徒歩2分、東武伊勢崎線北千住駅より徒歩3分
施設紹介
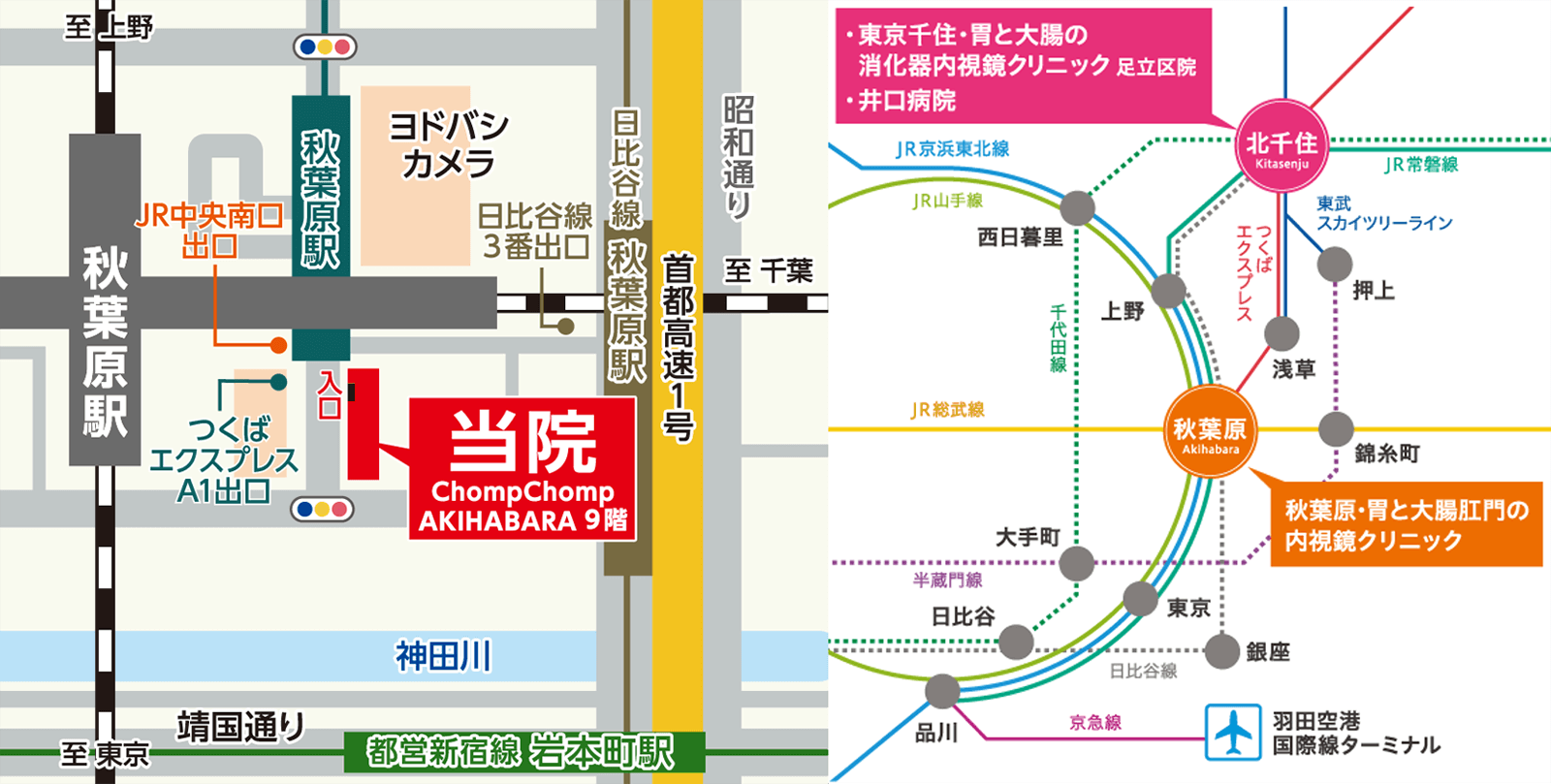
秋葉原・胃と大腸肛門の内視鏡クリニック 千代田区院 >>
ホームページ https://www.akihabara-naishikyo.com/
電話番号 03-5284-8230
住所 東京都千代田区神田佐久間町1-13 チョムチョム秋葉原ビル9階
| 診療時間 | 月 | 火 | 水 | 木 | 金 | 土 | 日 |
|---|---|---|---|---|---|---|---|
| 9:00~12:00 | ● | ● | ● | ● | ● | ● | ● |
| 14:00~17:30 | ● | ● | ● | ● | ● | ● | ※ |
※予約検査のみ
※祝日のみ休診
JR秋葉原駅より徒歩1分、東京メトロ日比谷線秋葉原駅より徒歩1分、つくばエクスプレス秋葉原駅より徒歩1分
施設紹介
医療法人社団 哲仁会 井口病院 >>
ホームページ https://www.inokuchi-hp.or.jp/
電話番号 03-3881-2221
住所 東京都足立区千住2-19
| 診療時間 | 月 | 火 | 水 | 木 | 金 | 土 | 日 |
|---|---|---|---|---|---|---|---|
| 08:30-11:30 | ● | ● | ● | ● | ● | ● | 休 |
| 13:30-17:15 | ● | ※1 | ※2 | ● | ● | ● | 休 |
※1 【整形外科】 火曜の受付を17時00分に終了いたします。
※2【全体】 水曜のみ、混雑緩和のため、受付を13時00分より開始いたします。
JR北千住駅西口より徒歩3分、つくばエクスプレス北千住駅より徒歩3分、東京メトロ日比谷線北千住駅より徒歩3分、東京メトロ千代田線北千住駅より徒歩3分、東武伊勢崎線北千住駅より徒歩4分