目次
がんの早期発見に内視鏡検査が果たす役割とは
皆様こんにちは、尚視会理事長・内視鏡専門医の原田です。
当クリニック「東京千住・胃と大腸の消化器内視鏡クリニック 足立区院」は、北千住駅から徒歩2分というアクセスの良さと、専門性の高い診療体制が特長の医療機関です。
今回は、内視鏡検査における「がんの発見」について、その実際の技術や根拠、そして患者様にとってのメリットを、わかりやすくご紹介していきます。
よくある患者様の疑問
- 「内視鏡検査って、どのようにしてがんを見つけているの?」
- 「以前に“異常なし”と言われたけど、本当に安心していいの?」
- 「検査のたびに不安だけど、何を見ているのかよくわからない…」
このような疑問をお持ちの方は少なくありません。そこで、内視鏡検査で活用されている「NBI(狭帯域光観察)」という観察技術を中心に、具体的にどのようにがんを見つけているのかをご説明していきます。
NBIとは?仕組みと特徴
NBIとは「Narrow Band Imaging」の略で、日本語では「狭帯域光観察」と訳されます。
内視鏡から照射される光を、青(短波長)と緑(中波長)の2色に限定することで、粘膜表面の毛細血管が強調されて見える技術です。
がん細胞は通常よりも毛細血管が密集しているため、NBIで観察することで、通常の白色光では見逃してしまうような小さな病変でも発見しやすくなります。
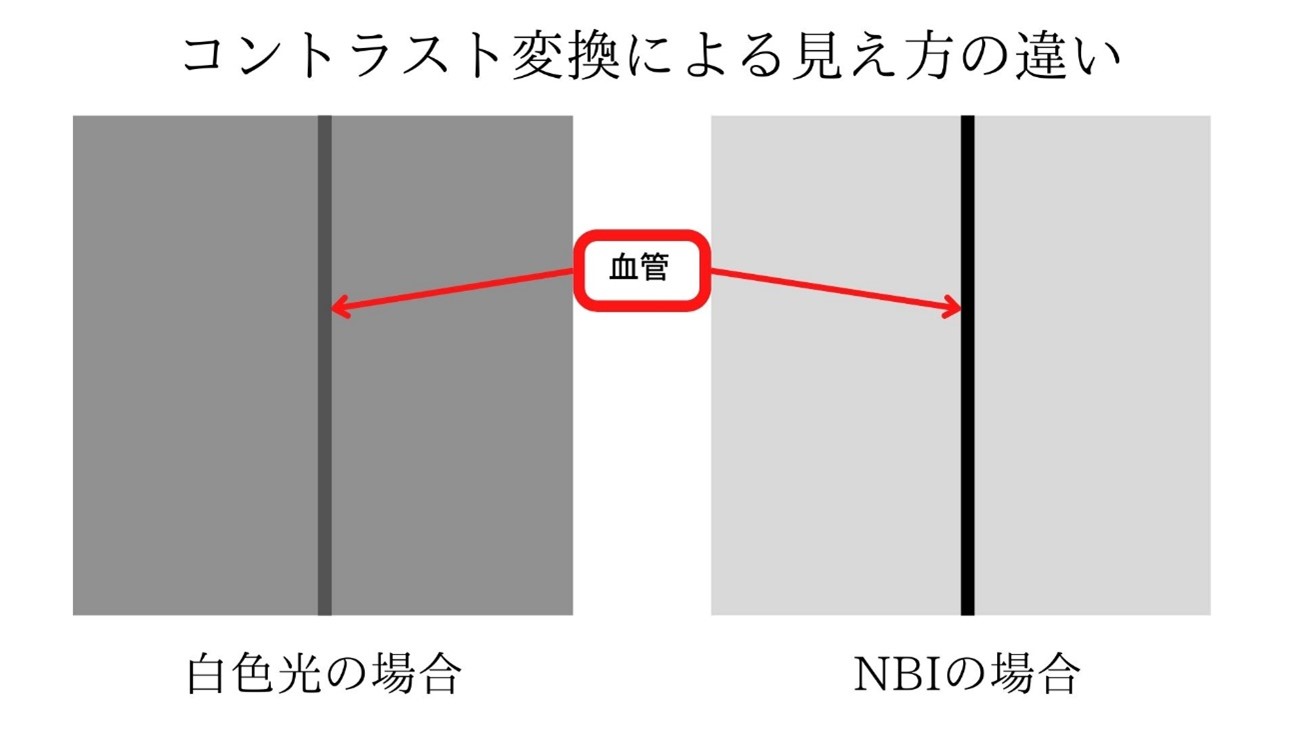
以下は白色光とNBIを用いた観察画像の違いです。

白色光では見えにくい血管が、NBIでは明瞭に浮かび上がっています。これにより、微細ながんや前がん病変を捉えることが可能になります。
NBIでわかるのは「がんの疑い」
重要な点として、NBIで観察できるのはあくまで「がんの疑いのある病変」です。確定診断には、内視鏡で組織を一部採取(生検)し、顕微鏡による病理診断が必要です。
NBIは、見落としを減らし、的確な生検を可能にする「観察補助機能」として非常に優れた役割を果たしています。
がん新規患者数の推移(2006〜2022年)
NBIが導入された2006年以降、がんの早期発見率は向上し、多くの患者様が早期治療を受けられるようになりました。
以下は国立がん研究センターが発表している、主要ながん種(食道・胃・大腸)の新規患者数データです。内視鏡検査の精度向上により、年々発見件数が増加傾向にあることも示されています。
がん新規患者数(2006〜2015年)
| 年 | 食道がん | 胃がん | 大腸がん |
|---|---|---|---|
| 2006 | 18,723 | 116,911 | 106,904 |
| 2007 | 19,994 | 117,320 | 109,140 |
| 2008 | 20,556 | 122,910 | 112,772 |
| 2009 | 20,787 | 122,632 | 116,342 |
| 2010 | 21,427 | 125,730 | 118,979 |
| 2011 | 23,119 | 132,033 | 124,921 |
| 2012 | 21,965 | 132,159 | 134,575 |
| 2013 | 22,812 | 131,893 | 131,389 |
| 2014 | 22,784 | 129,239 | 135,434 |
| 2015 | 23,143 | 128,881 | 140,339 |
出典:国立がん研究センターがん情報サービス「がん統計」
がん新規患者数(2016〜2022年)
| 年 | 食道がん | 胃がん | 大腸がん |
|---|---|---|---|
| 2016 | 23,500 | 129,000 | 141,000 |
| 2017 | 24,100 | 130,500 | 142,500 |
| 2018 | 24,600 | 131,200 | 143,800 |
| 2019 | 25,000 | 132,000 | 145,000 |
| 2020 | 24,200 | 130,800 | 144,200 |
| 2021 | 24,800 | 131,500 | 145,500 |
| 2022 | 25,300 | 132,700 | 146,800 |
出典:国立がん研究センター「院内がん登録 全国集計報告書(2022年版)」より推計
※2023年以降のデータは2025年4月現在、未公表または集計中のため、2022年までの情報を記載しています。
これらのデータからもわかるように、食道がん・胃がん・大腸がんのいずれも、年間の新規患者数はわずかながら増加傾向にあります。
NBIなどの高精度な検査機器の普及により、早期発見が進んでいる背景があると考えられます。
定期的な内視鏡検査を受けることが、がんによる重篤化や命に関わる事態を防ぐ第一歩です。
本表に記載のデータは、国立がん研究センターが公開している統計資料を元に構成し、一般向けの医療情報提供を目的としてまとめたものです。
NBIが特に有効な部位とは?
NBIによる観察が特に効果を発揮するのが、「咽頭(のどの奥)」と「食道」の領域です。
咽頭や食道の粘膜は扁平上皮細胞という構造で覆われており、通常の白色光では観察が難しい微細な血管や異常細胞も、NBIでは明瞭に映し出すことができます。
がん細胞は異常な血管構造(不規則な形・走行・分岐)を示すため、NBIを使用すると病変部が「茶色く染まって」見えるのです。
以前は「ヨード染色」という方法を用いて粘膜の異常を可視化していましたが、アレルギーや胸やけ、痛みといった副作用もあり、患者さんの負担が大きいものでした。
現在ではNBIが標準的な方法となり、安全かつ迅速に病変を発見できるようになっています。
NBIは誰でも受けられる?
「がんが疑われる人だけがNBIを使うのでは?」と思われがちですが、そんなことはありません。
内視鏡医にとって、NBI観察は「日常診療の一部」であり、当クリニックではすべての患者様に標準装備として活用しています。
通常の粘膜構造をしっかり観察しておくことが、微細な異常の早期発見に直結するからです。
がんの早期発見がもたらす5つのメリット
「がんは早期発見が重要」とよく言われますが、実際にはどのようなメリットがあるのでしょうか?
ここでは、具体的に5つの観点から、早期発見・早期治療のメリットをご紹介します。
- 入院期間が短くなる
内視鏡的粘膜下層剥離術(ESD)であれば、3泊4日程度の入院で済むことがほとんどです。 - 切除範囲が最小限に
がんが小さいうちに見つかれば、正常な組織を多く残せます。 - 体にキズが残らない
内視鏡治療では開腹が不要なため、傷跡が残りません。 - 他臓器への転移リスクが低い
早期がんは粘膜内にとどまっており、他臓器に転移する確率が非常に低いです。 - 5年生存率が高くなる
後述するデータの通り、早期発見が生存率に直結します。

内視鏡システム「EVIS X1」のご紹介
当クリニックでは、オリンパス社製の最先端内視鏡システム「EVIS X1」を、東京都内で先駆けて導入しております。
- 光源はキセノンランプからLEDへ変更 → 視野が広く、明るさも安定
- 4K相当の高解像度 → 微細な血管や粘膜の質感まで見逃さない
- NBI・TXIなどの画像強調技術を標準搭載
このシステムにより、従来の検査では見逃されやすかった早期がんの発見率が大幅に向上しました。
高精度な検査をご希望の方へ
・最新の設備で安心して検査を受けたい
・病気があるかどうかしっかり確認したい
・早期発見で治療の負担を減らしたい
このような想いをお持ちの方は、ぜひ当院にご相談ください。経験豊富な専門医が、最適な検査と治療をご提供いたします。
胃がんの進行度別5年生存率
がんの進行度によって、治療効果や予後(病気の見通し)は大きく異なります。
国立がん研究センターのデータによると、胃がんの5年生存率は以下の通りです。
| 分類 | 状態の説明 | 5年生存率 |
|---|---|---|
| 限局 | がんが胃の内側にとどまっている状態(早期がん) | 96.7% |
| 領域 | 胃周囲のリンパ節に転移があるが、他臓器には転移していない | 51.9% |
| 遠隔 | 肺・肝臓など離れた臓器に転移している状態 | 6.6% |
出典:全国がん罹患モニタリング集計(2009~2011年、国立がん研究センター)
このデータからわかること
がんが胃にとどまっている「限局」の段階で見つかった場合、約97%の方が5年後も元気に過ごしているということになります。
反対に、他の臓器にまで広がってしまった「遠隔転移」の状態だと、生存率は6.6%と大きく下がってしまいます。
このデータは、「がんを早期に見つけて治療することが、いかに大切か」を裏付けています。
患者さまの声と医師の思い
当クリニックでは、過去に「定期健診で何もなかったが、今年は念のために胃カメラを受けたい」と受診された患者様から、実際に早期がんが見つかったケースが複数あります。
「自覚症状はなかったけど、受けてよかった」「短期入院ですぐに治療できた」といった声を多数いただいています。
私たち医師も、こうした早期発見・早期治療に携われることを、医療者として非常に誇りに感じています。
当クリニックの特徴
- 最新内視鏡システム「EVIS X1」を東京都内でいち早く導入
- すべての検査を内視鏡専門医が担当
- NBI、TXIなど画像強調機能を積極活用
- 土曜・日曜も検査可能(完全予約制)
安心の内視鏡検査を受けるなら
・最新設備で確かな検査を受けたい方
・できるだけ早期に不安を解消したい方
・忙しい中でも効率よく健診を受けたい方
このようなご希望がある方は、ぜひ当院にお任せください。
胃カメラ・大腸カメラともに鎮静剤を使用した「苦痛の少ない検査」にも対応しております。
ご予約・お問い合わせはこちらから
東京千住・胃と大腸の消化器内視鏡クリニック 足立区院
北千住駅西口から徒歩2分。消化器に特化した専門クリニックとして、皆さまの健康をお守りします。
検査をご希望の方は、以下のWEB予約ページまたはお電話にてご予約ください。
※この記事は2022年5月26日に公開された内容を、2025年4月20日に最新の情報に基づき加筆・修正しました。
施設紹介
東京千住・胃と大腸の消化器内視鏡クリニック 足立区院 >>
ホームページ https://www.senju-ge.jp/
電話番号 03-3882-7149
住所 東京都足立区千住3-74 第2白亜ビル1階
| 診療時間 | 月 | 火 | 水 | 木 | 金 | 土 | 日 |
|---|---|---|---|---|---|---|---|
| 9:00~12:00 | ● | ● | ● | ● | ● | ● | ● |
| 14:00~17:30 | ● | ● | ● | ● | ● | ● | ※ |
※予約検査のみ
※祝日のみ休診
JR北千住駅西口より徒歩2分、つくばエクスプレス北千住駅より徒歩2分、東京メトロ日比谷線北千住駅より徒歩2分、東京メトロ千代田線北千住駅より徒歩2分、東武伊勢崎線北千住駅より徒歩3分