目次
1章:過敏性腸症候群(IBS)とは
過敏性腸症候群(IBS:Irritable Bowel Syndrome)は、日本人の約10人に1人がかかるとされる身近な疾患です。略して「アイ・ビー・エス」とも呼ばれています。
IBSの特徴は、腹痛・下痢・便秘・膨満感などの消化器症状が繰り返し起こることです。これらの症状はストレスや食生活の乱れ、生活習慣の影響を受けやすく、体調や環境の変化によって悪化することがあります。
多くの方は、日常のストレスを軽減し、規則正しい生活を送ることで症状の緩和が期待できます。特に、十分な睡眠、水分摂取、バランスのとれた食事、軽い運動などが重要とされています。一方で、症状が改善しない場合は、薬物療法や食事療法、サプリメントの使用が必要となるケースもあります。
IBSは、単に日常生活に支障をきたすだけでなく、放置すると心身の健康に悪影響を及ぼすことがあるとも言われています。例えば、海外の報告では、認知症のリスクやうつ状態、自殺念慮との関連性が指摘されており、疾患の早期認識と対応が大切です。
「お腹の不調」は誰にでも起こり得る症状ですが、IBSの場合はその状態が慢性的に続き、生活の質(QOL)を著しく低下させます。原因はまだ完全には解明されていませんが、複数の要因が関与して発症すると考えられています。
IBSは世界的にも頻度の高い疾患で、地域差や人種差はあるものの、概ね10人に1人がかかると言われています。特に女性に多く見られる傾向があり、日本でも同様の傾向が報告されています。
では、IBSになりやすいのはどのような方なのでしょうか。以下のような傾向が知られています:
・若い年代の方
・女性
・ご家族にIBSの方がいる
・不安神経症やうつ病などの精神疾患をお持ちの方
IBSは排便に関わる症状を伴うため、相談しにくさを感じる方も多いかもしれません。しかし、実際には多くの方が経験している疾患であり、必要に応じて治療が必要となるケースもあります。
症状が続く方は、専門医の診察を受け、適切な診断と治療の方針を立ててもらうことをおすすめします。IBSには専用の診断基準があり、問診や検査を通じて診断がつけられます。
なお、症状が強い場合は、まず内服薬による治療を開始し、その後必要に応じて詳しい検査を行うこともあります。いずれにしても、医師のサポートを受けながら対応することが大切です。
2章:IBSの原因とは?
IBSの明確な原因はまだ解明されていませんが、最も注目されているのが「ストレスとの関連性」です。特に、脳と腸の密接な関係を示す「脳腸相関」という考え方が近年注目を集めています。
ストレスを受けると、脳の「視床下部-下垂体-副腎皮質系(HPA axis)」が活性化し、コルチコトロピン放出ホルモン(CRH)というホルモンが分泌されます。CRHは、腸の運動を活発にしたり、内臓の感受性を高めたりする作用があり、IBSの症状と深く関係しているとされています。
読者の中にも、「緊張するとお腹が痛くなる」「学校や仕事でストレスを感じたときに便秘や下痢を繰り返した」といった経験がある方も多いのではないでしょうか。こうしたケースは、まさにIBSの典型的なメカニズムといえます。
また、IBSの発症には「食事」も大きく関わっているとされています。近年では「食事関連胃腸症状(Food-related GI symptoms)」という概念があり、特定の食品が症状を誘発することがわかってきました。
代表的な誘因として、以下のような食品が挙げられます。
・脂肪分の多い料理
・コーヒーやカフェインを含む飲料
・アルコール類
・香辛料の強い食べ物
これらを避けることで、IBSの症状を軽減できる可能性があります。特に最近では「低FODMAP食」が有効な治療法のひとつとして欧米で広く行われており、日本でも徐々に注目が高まっています。
3章:IBSの症状と診断
IBSでは、以下のような消化器症状が繰り返し現れるのが特徴です。
・腹痛
・下痢
・便秘
これらの症状は、排便と関連して変化することが多く、例えば「排便後に腹痛が和らぐ」「便の形状や回数が一定しない」などが典型的なパターンです。
IBSの診断は、問診を中心に行われます。これまで、明確な基準がなかったため診断にばらつきがありましたが、現在は「Rome(ローマ)診断基準」と呼ばれる国際的なガイドラインが用いられています。最新の基準は「Rome IV(ローマ・フォー)」であり、以下のように定められています。
Rome IV診断基準(要点)
- 過去3か月間で、1週間に1日以上の腹痛がある
- 以下の2つ以上に関連していること:
- 排便と関係している
- 排便の回数が変化している
- 便の形状(見た目)が変化している
※症状の出現は少なくとも6か月前から継続していること
便の形状に関しては、「Bristol便形状スケール(Bristol Stool Form Scale)」という分類法が使用され、1(硬くてコロコロ)~7(水様)までの7段階に分けられます。
このスケールを用いて、IBSは以下の4つのタイプに分類されます:
① 便秘型(IBS-C):主に硬い便や排便困難
② 下痢型(IBS-D):主に軟便や水様便
③ 混合型(IBS-M):便秘と下痢を繰り返す
④ 分類不能型(IBS-U):はっきりとタイプが定まらない
この分類により、治療方針を立てやすくなり、より適切なアプローチが可能となります。
4章:IBSの検査と鑑別診断
IBSは、一般的な画像検査や血液検査で異常が見つかることは少なく、「除外診断」が基本となります。つまり、他の疾患ではないことを確認したうえで、IBSと診断されます。
IBSと似た症状を示す疾患例
- 大腸がん
- 潰瘍性大腸炎・クローン病(炎症性腸疾患)
- 甲状腺機能異常(甲状腺ホルモンの過不足)
- 糖尿病性腸症
- 寄生虫感染症 など
これらの病気を除外するため、以下のような検査を行うことがあります。
| 検査名 | 目的 |
|---|---|
| 大腸内視鏡検査 | 腫瘍や炎症の有無を確認 |
| 血液検査 | 炎症、貧血、甲状腺異常の確認 |
| 尿・便検査 | 感染症や出血の有無を確認 |
| 腹部CT・超音波検査 | 腸の形態異常や腫瘍の有無 |
IBSが疑われにくいケース
次のような場合には、IBS以外の病気が隠れている可能性が高いため、より慎重な検査が必要です。
・50歳以上で初めて症状が出た
・夜間に症状が現れる
・血便がある
・体重が大きく減っている
・嘔吐を繰り返す
・排便後も腹痛が改善しない
これらに該当する場合は、IBSではなく腫瘍や炎症性疾患の可能性も考えられるため、特に大腸内視鏡検査(大腸カメラ)は重要な検査となります。
5章:過敏性腸症候群(IBS)の治療法
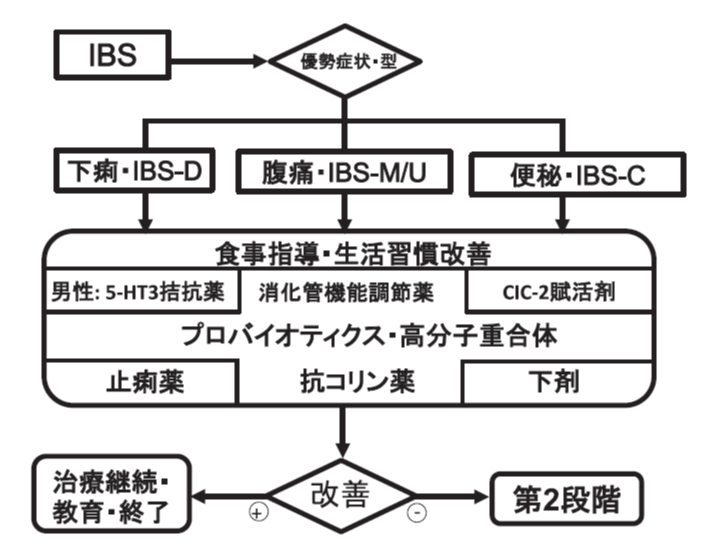
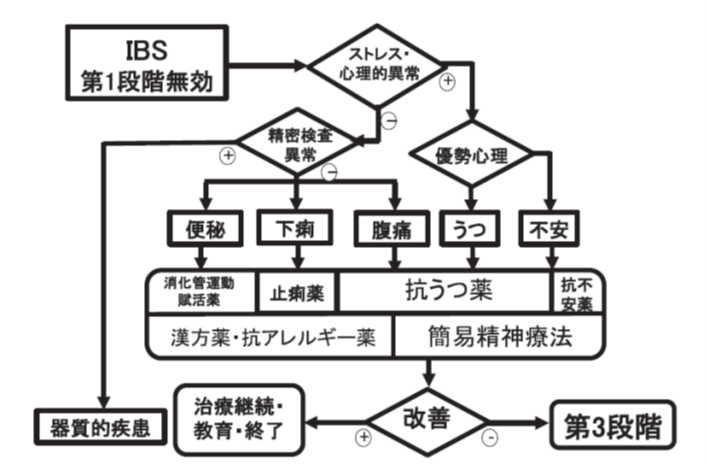
IBSには、現時点で「完治」させる治療法は確立されていません。しかし、症状をコントロールし、生活の質(QOL)を改善することは十分に可能です。治療は、症状の重症度やタイプに応じて段階的に進めていきます。
治療の基本ステップ
| ステップ | 治療内容 |
|---|---|
| ステップ1 | 生活指導・食事療法(必要に応じて薬物療法) |
| ステップ2 | 効果が乏しい場合、心理的要因の評価・抗不安薬や抗うつ薬の検討 |
| ステップ3 | 心理療法(認知行動療法など)を中心とした介入 |
これらの治療は組み合わせて行われることも多く、患者さん一人ひとりに合わせたオーダーメイドの対応が求められます。
1. 食事療法
IBS症状を誘発・悪化させる食品を避けることが、食事療法の基本です。
避けることが推奨される食品
- 脂肪分の多い食事
- カフェイン(コーヒー・紅茶・緑茶)
- 辛い香辛料
- 乳製品(乳糖不耐症の方は特に注意)
一方で、アルコールや喫煙との明確な因果関係ははっきりしていませんが、アルコールは睡眠障害を引き起こすことがあり、IBS悪化の一因となる可能性もあります。
低FODMAP食について
近年注目されているのが「低FODMAP(フォドマップ)食療法」です。FODMAPとは、小腸で吸収されにくい短鎖糖質のことで、以下のような食品に多く含まれています。
・小麦製品(パン・ラーメンなど)
・玉ねぎ・にんにく・ごぼう・にら
・りんご・もも・すいか
・牛乳・ヨーグルト
こうした高FODMAP食品を控えることで、ガスの発生や膨満感、腹痛などのIBS症状を軽減できると報告されています。
2. 運動療法
IBS患者の中には、日常的にあまり運動をしていない方も多くみられます。しかし、適度な運動は腸の働きを整え、自律神経の安定や精神面の安定にもつながるため、積極的に取り入れたい療法です。
おすすめの運動
- ウォーキング
- ヨガ・ストレッチ
- 水泳や軽いエアロビ
特に有酸素運動は、不安やうつの軽減にも効果があるとされ、IBSのストレス対策にも有効と考えられています。
3. 心理療法
IBSは「脳と腸」の関係が深く、ストレスや不安が症状を悪化させることが多いため、心理的アプローチも治療の一つとなります。
主な心理療法
- 認知行動療法(CBT):思考のクセを見直す療法
- マインドフルネス:呼吸に意識を向けるストレス低減法
- 自律訓練法:心身の緊張を解くトレーニング
- 催眠療法:潜在的なストレス要因に働きかける
特に「症状に対する不安感」が強い方は、これらの心理療法によって症状の軽減が期待できます。
4. 薬物療法
IBSのタイプ(便秘型・下痢型・混合型)に応じて、使用する薬も変わってきます。薬物療法は、症状の種類や程度に応じて使い分けるのが基本です。
主な薬の種類と特徴
● 消化管の水分調整・便の性状改善
- ポリカルボフィルカルシウム(コロネル®、ポリフル®):腸内の水分を調整し、下痢にも便秘にも対応
● 消化管の動きを調整する薬
- マレイン酸トリメブチン(セレキノン®):自律神経を整え、腸の動きを正常化
● プロバイオティクス(善玉菌製剤)
- ビオフェルミン®、ミヤBM®など:腸内環境を整え、ガスや便通異常の緩和を目指す
● セロトニン関連薬(下痢型に有効)
- ラモセトロン(イリボー®):腸の過剰な動きを抑え、下痢や腹痛を改善(※女性にも使用可)
● 便秘型に用いられる薬
- ルビプロストン(アミティーザ®)
- リナクロチド(リンゼス®)
- エロビキシバット(グーフィス®)※保険適用は便秘症のみ
● その他の薬
- 抗不安薬・抗うつ薬: 精神的な要因が強い場合に有効(TCA、SSRI など)
- 下痢止め: ロペラミド(ロペミン®)、タンナルビン®など
- 漢方薬: 桂枝加芍薬湯・半夏瀉心湯(下痢型)、大建中湯(便秘型)など
- 抗アレルギー薬: ヒスタミンの放出抑制で下痢・腹痛を改善(※日本では保険外)
薬剤選択は、医師と相談しながら、ご自身の症状や体質に合ったものを選ぶことが大切です。
5. その他の治療法
薬や食事、心理的ケア以外にも、症状を和らげる補完的な治療法があります。
● ペパーミントオイル
腸の平滑筋を緩める作用があり、腹痛や膨満感の改善が期待できます。腸で溶けるタイプ(腸溶カプセル)を使用することで、胃での副作用(胸焼けなど)を避けられます。
● 鍼灸治療
東洋医学的アプローチとして、鍼灸が有効とされることもあります。特に薬物療法で効果が見られない場合の代替手段として選ばれることがあります。
※補完医療はすべての人に効果があるわけではありません。導入にあたっては、専門家の判断や試験的な導入が推奨されます。
6章:IBSと診断されたら ~生活での対応~
IBSと診断された場合、医療機関での治療に加えて、ご自身の生活環境や行動にも配慮が必要です。
周囲の理解を得る
通学や通勤中に症状が出る不安から、心理的なストレスが増すことがあります。職場や学校では、信頼できる上司や教員に相談し、必要であれば医師の診断書を提出して理解を求めましょう。
移動時の工夫
通勤・通学中の不安を軽減するために、あらかじめ駅や施設のトイレの場所を確認しておくことも一つの方法です。場合によっては、勤務地や通学先の近くに住むといったライフスタイルの工夫も有効です。
孤立しないこと
IBSは見た目ではわかりにくい不調のため、理解を得られず孤独を感じることがあります。友人や同僚に打ち明けることが難しい場合は、カウンセラーや医療機関の相談窓口を活用してください。
特に企業にお勤めの方は、社内に産業カウンセラーがいる場合もありますので、必要に応じて相談を受けてみましょう。
7章:IBSと女性 ~ホルモンとの関係~
IBSは、男性よりも女性に多く見られることが知られています。その背景には、女性ホルモン(エストロゲン・プロゲステロン)の影響や、婦人科系疾患との関係があると考えられています。
月経周期とIBS
女性の中には、生理前や生理中に腹痛や下痢などのIBS症状が強くなる方もいます。排卵後には、便秘や膨満感を感じやすくなる傾向も報告されています。これはホルモンの変動によって、腸の運動や感受性が変化するためと考えられています。
子宮内膜症との関連
最近の研究では、子宮内膜症とIBSとの関連も示唆されています。子宮内膜症は、子宮以外の臓器に内膜組織ができてしまう病気で、腹膜や腸管にも発生することがあります。
この内膜組織は、月経のたびに炎症を起こすため、周囲の腸に刺激を与え、IBS様の症状を引き起こすと考えられています。実際に、子宮内膜症の女性は、そうでない女性に比べてIBSを発症するリスクが2倍以上高いというデータもあります。
このため、IBS症状が強く出る若い女性では、婦人科的な病気も同時に調べることが勧められます。必要に応じて、婦人科の受診も検討しましょう。
8章:IBSと向き合うための対策
IBSの治療や予防には、医学的な治療だけでなく「日常生活の中での工夫」が欠かせません。
ストレスとの向き合い方
IBSの悪化には精神的なストレスが強く影響します。人間関係・仕事・経済的な不安など、身近なストレスを避けることが第一歩です。
以下のような方法が、ストレス軽減や症状悪化の予防に役立ちます。
- 行動認知療法(CBT)やカウンセリング
- ヨガ・深呼吸・瞑想などのリラクゼーション
- 十分な睡眠と規則正しい生活
一人で抱え込まないこと
現代では、人と話す機会が少なくなり、悩みを内に抱える方も増えています。職場や家庭での孤立感が強い場合は、話しやすい人に相談するか、医療機関・カウンセリングサービスを活用してください。
企業に勤めている方は、社内の「産業カウンセラー」や「メンタルヘルス窓口」が利用できるケースもあります。症状の相談だけでなく、ストレスとの向き合い方を客観的に評価してもらうことができます。
まとめ:IBSと上手に付き合うために
過敏性腸症候群(IBS)は、慢性的な消化器症状をもたらす疾患ですが、早期の診断と適切な対策によって、生活の質を大きく向上させることができます。
症状が続いている方は、まず医師に相談し、他の疾患との見分けをつけることが大切です。そして、症状タイプに合った食事や運動、必要に応じた薬の使用、ストレスへの対応などを組み合わせて、総合的に対処していきましょう。
IBSは、特別な病気ではありません。多くの方が経験し、多くの方が乗り越えてきた疾患です。「ひとりで悩まないこと」「正しい知識を持つこと」が、前向きな第一歩です。
※この記事は2022年8月12日に公開された内容を、2025年4月24日に最新の情報に基づき加筆・修正しました。
参照資料・学術データ
IBS(過敏性腸症候群)の理解を深めるため、以下の文献・資料をもとに記事を作成しております。